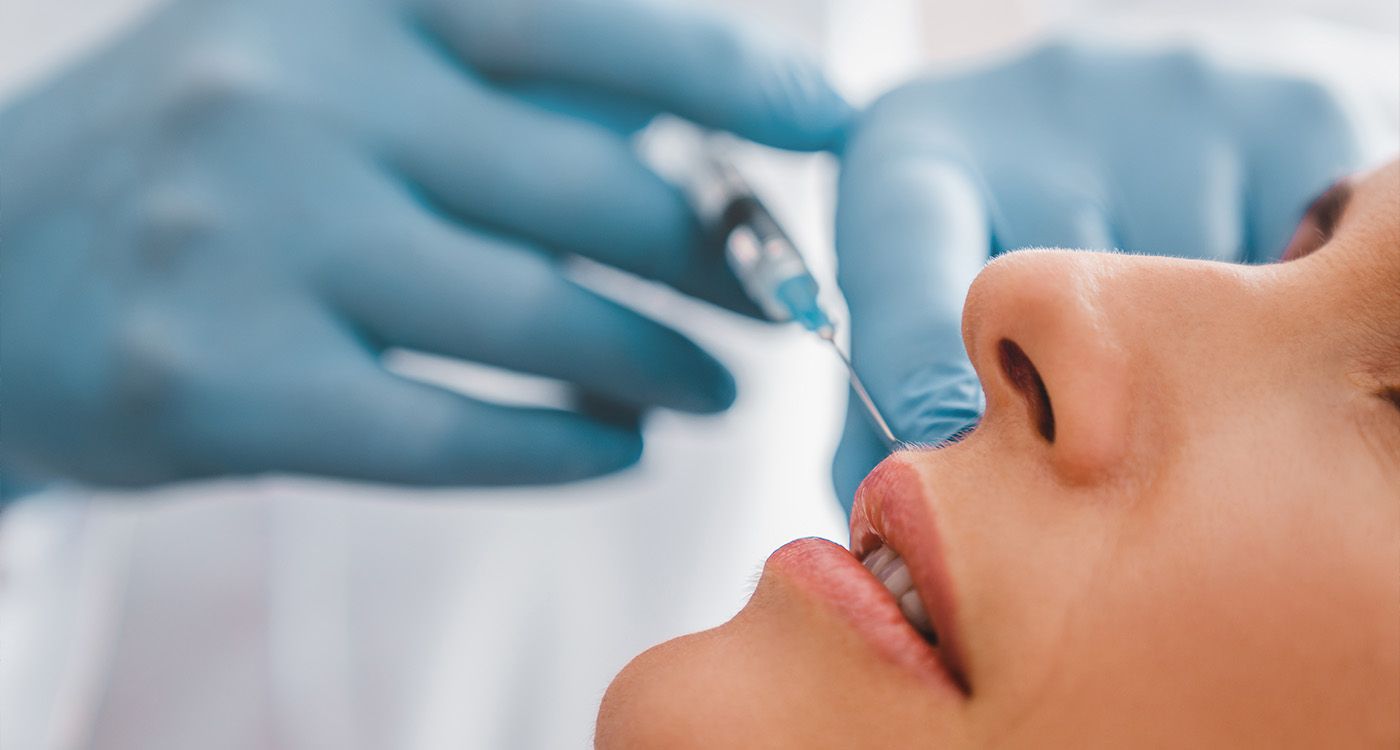
Volumateur, hydratant, naturel: l’acide hyaluronique s’impose comme la star du comblement. Mais derrière sa popularité, des complications existent: réactions tardives, migration, granulomes, choix du produit… Et au Liban, une ruée précoce et massive est également signalée par le Pr Roland Tomb, doyen honoraire de la faculté de médecine à l’Université Saint-Joseph de Beyrouth, dermatologue et allergologue à l’Hôtel-Dieu de France.
Redonner du volume, lisser un sillon, repulper une bouche, hydrater la peau: l’acide hyaluronique (AH) règne sur la médecine esthétique. Sa popularité n’est pas un hasard: il s’agit d’une molécule naturellement présente dans l’organisme, bien tolérée et biodégradable, qui agit comme un coussin rétenteur d’eau. Injecté sous forme de gel, il comble les creux, sculpte les pommettes ou repulpe les lèvres – tout en restant réversible grâce à la hyaluronidase, une enzyme capable de dissoudre l’AH en cas de résultat raté ou de complication.
Cette réversibilité est l’un de ses plus grands atouts: si le résultat déplaît, si une boule ou une irrégularité apparaît, une injection de hyaluronidase efface le gel en quelques minutes. Mais ce «sauvetage» n’est pas anodin: la hyaluronidase, bien que précieuse, peut provoquer allergies, œdèmes, ecchymoses, et dissoudre parfois aussi l’acide hyaluronique naturel du tissu, créant un aspect creusé ou irrégulier. Son usage doit donc rester strictement médical, réservé aux mains expertes.
À la différence du Botox, l’AH ne paralyse pas: il comble, structure, redonne du galbe et de la souplesse aux traits. Le secret? La densité du produit varie selon la zone à traiter. Un gel fluide et souple pour les lèvres ou les ridules; plus ferme pour les pommettes, la mâchoire ou le menton; très spécifique pour les cernes ou la vallée des larmes. Injecter la mauvaise densité expose à des migrations, à des nodules et à un résultat peu naturel.
Zones à risque, complications à surveiller
La zone du contour de l’œil, autrefois très prisée, est aujourd’hui abordée avec une grande prudence. Les experts savent que la peau y est fine, la vascularisation dense, et que l’AH, même parfaitement injecté, peut provoquer œdèmes persistants, effet Tyndall (reflet bleuté sous la peau), poches chroniques ou migration du gel. Les complications vasculaires (nécrose, cécité) ou lymphatiques sont redoutées. D’où la tendance actuelle à limiter ou à éviter les injections de fillers sous les yeux, au profit d’autres techniques comme le PRP ou les lasers, qui ne comblent pas mais stimulent la régénération cutanée.
Contrairement à une idée répandue, l’AH injecté ne disparaît pas toujours totalement. La plupart du gel est résorbé entre 6 et 24 mois, mais de nombreux cas cliniques montrent que des résidus persistent des années – jusqu’à dix ans parfois. Ces fragments peuvent rester invisibles, ou, sous l’effet d’une infection, d’une vaccination ou d’un stress immunitaire, provoquer une réaction inflammatoire, l’apparition de nodules, ou migrer à distance du point d’injection.
Ces nodules sont parfois appelés granulomes: une réaction immunitaire chronique à un corps étranger, manifestée par une boule sous la peau, souvent ferme, mobile, plus ou moins douloureuse. Ces granulomes apparaissent volontiers dans les zones fines comme les cernes ou les lèvres, où la moindre irrégularité devient visible. Ils peuvent rester discrets ou s’enflammer des années après, à la faveur d’une stimulation immunitaire.
Engorgement et précocité: le Liban surdose
Au Liban, le phénomène prend une ampleur particulière. Les prix, de 250 à 400 dollars la seringue, rendent le comblement accessible à une population très jeune, souvent dès la vingtaine. L’influence des réseaux sociaux, l’obsession du glamour et la recherche d’un visage «parfait» poussent de nombreuses Libanaises à multiplier les séances, à forcer la dose sur les pommettes, les lèvres ou la mâchoire, et à négliger le suivi ou le choix du praticien.
Le résultat: des visages engorgés, des traits uniformisés, des complications croissantes. Les excès se paient au prix fort: œdèmes persistants, migration du gel, nodules, surcorrections qui ne s’effacent pas toujours aisément. Les praticiens sérieux rappellent que la vraie réussite, c’est la subtilité, la maîtrise anatomique et la capacité à refuser un acte non justifié.
L’acide hyaluronique a transformé l’esthétique, mais sa sécurité repose sur l’expérience du praticien, la qualité du produit, la prudence et la modération. Sous la seringue, la beauté demande discernement et, parfois, le courage de dire non.
FAQ – Comprendre les détails techniques
Peut-on utiliser le même acide hyaluronique partout?
Non. Chaque zone nécessite un gel de densité adaptée: plus fluide pour les lèvres ou les cernes, plus ferme pour le remodelage profond. Injecter un gel trop dense dans une zone mobile augmente le risque de nodules ou de migration.
La hyaluronidase est-elle sans risque?
Non. Bien que très utile pour dissoudre l’AH en cas de problème, elle peut provoquer allergies, œdèmes, ecchymoses, et dissoudre aussi l’AH naturel. Seul un médecin expérimenté doit y recourir.
Combien de temps persiste l’AH?
De 6 à 24 mois en majorité, mais des fragments peuvent rester des années, justifiant un suivi sur le long terme, surtout en cas d’injections répétées.
Granulome, le nodule tardif à surveiller
On appelle granulome un nodule inflammatoire pouvant apparaître des mois, voire des années après une injection d’acide hyaluronique (AH). Ce phénomène, bien connu des dermatologues, survient lorsque le système immunitaire isole des résidus de filler qu’il n’a pas pu éliminer. Il s’agit d’une réaction chronique à corps étranger: le granulome forme une petite masse ferme, parfois mobile sous la peau, souvent indolore, mais pouvant devenir rouge ou douloureuse lors d’une poussée inflammatoire.
Les granulomes sont plus fréquents dans les zones à peau fine, comme les cernes ou les lèvres, et peuvent être favorisés par un stress immunitaire ou des injections répétées. Parfois, ces nodules migrent à distance du site d’injection, compliquant le diagnostic.
La plupart restent discrets, mais certains peuvent gêner sur le plan esthétique ou devenir inconfortables. Leur prise en charge repose sur la surveillance, l’injection de corticoïdes, la dissolution par hyaluronidase, ou, plus rarement, une intervention chirurgicale. D’où l’importance d’un suivi prolongé et d’un geste maîtrisé par un praticien qualifié.



Commentaires